
高齢者が食欲をなくす原因と、無理なく栄養を補う工夫【2026年最新版】
この記事でわかること
- 「本人の甘えではない」食欲が落ちる生理的な理由
- 無理に食べさせることが逆効果になるメカニズム
- 少量でも効率よく栄養を摂取する「足し算」のテクニック
- 病院へ相談すべき危険なサインの見極め方
「食べたくないのに、食べなきゃいけない」という状況は、ご本人にとっても、食事を用意するご家族にとっても大きなストレスです。「痩せてきて心配だから食べてほしい」という家族の愛情が、時にプレッシャーとなり、食卓の空気を重くしてしまうこともあります。
まずお伝えしたいのは、「全部食べきれなくても大丈夫」ということです。加齢に伴う体の変化を知り、無理のない範囲で栄養を補う方法は必ずあります。心を楽にして、できることから一緒に見ていきましょう。
📋 目次
1. 高齢者が食欲をなくしやすい主な原因
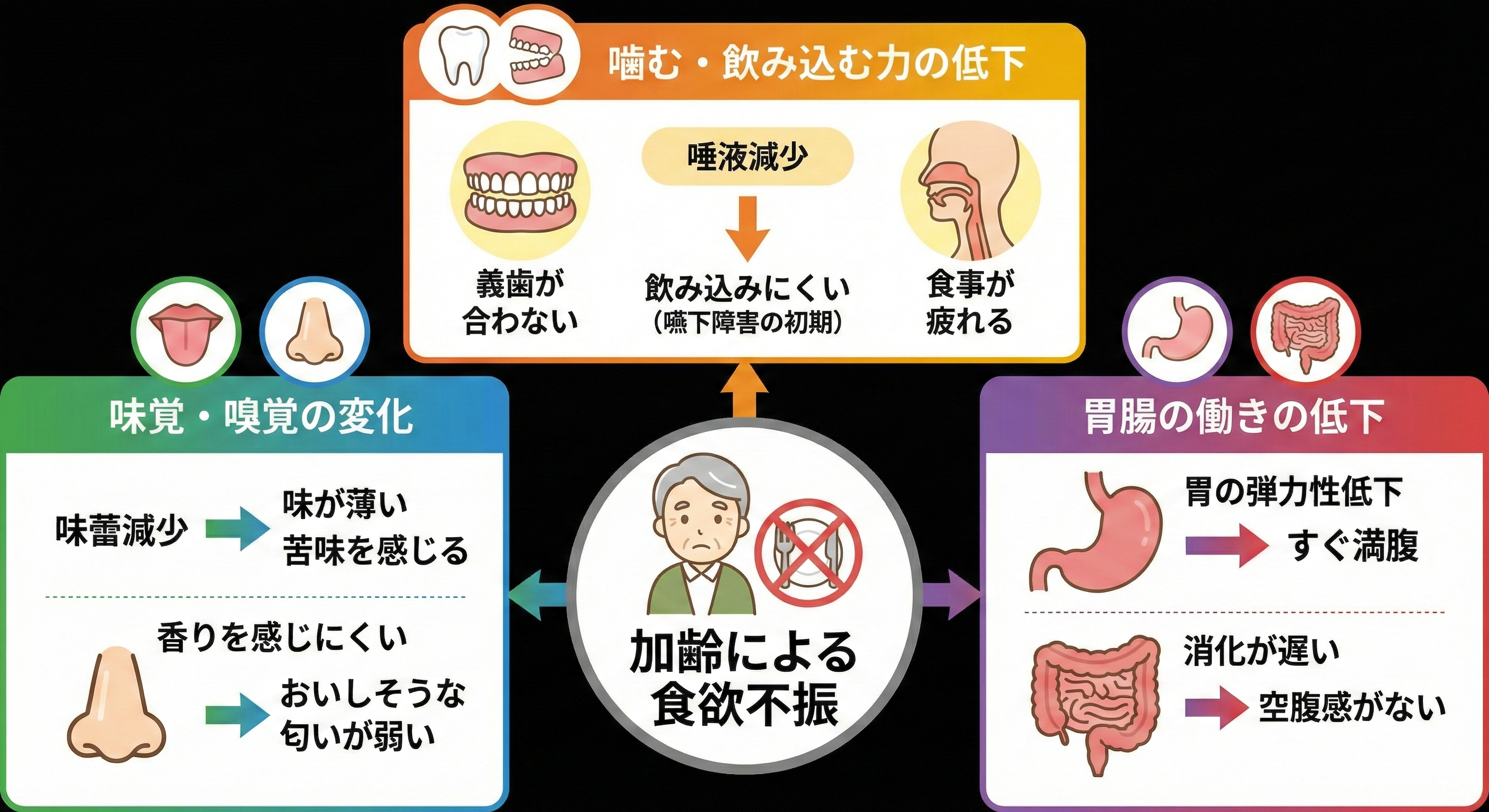
ご本人が「食べたくない」と言うとき、それはわがままや気分の問題ではなく、体の機能的な変化が原因であることがほとんどです。
加齢による味覚・嗅覚の変化
味を感じる細胞の減少により、料理の味が薄く感じたり、逆に苦味を強く感じたりすることがあります。また、香りを感じにくくなると、食欲を刺激する「おいしそうな匂い」の効果が薄れてしまいます。
噛む力・飲み込む力の低下
義歯が合わない、唾液の分泌が減って飲み込みにくい(嚥下障害の初期症状)などの理由で、食事自体が「疲れる作業」になっている場合があります。
胃腸の働きの低下
加齢とともに胃の弾力性が低下し、少し食べただけですぐにお腹がいっぱいになったり、消化に時間がかかって空腹感を感じにくくなったりします。
孤独感や活動量の低下も食欲不振の大きな要因です。「お腹が空かないから食べない」のは、身体の自然な反応でもあります。まずはそのつらさに共感してあげることが大切です。
2. 「とにかく食べさせる」が逆効果になる理由

心配だからといって「もっと食べて」「これだけは残さないで」と強く勧めてしまうことはありませんか?実はこれ、栄養補給の観点からも逆効果になることがあります。
ストレスが消化吸収を妨げる
食事の時間が「ノルマをこなす場」になると、交感神経が優位になり、胃腸の働きが抑制されてしまいます。結果として、さらに食欲が湧かない悪循環に陥ります。
食事そのものが苦痛になる
「また怒られるかもしれない」という不安は、高齢者の自尊心を傷つけ、食事拒否につながることもあります。栄養を摂ることよりも、「食事=安心できる時間」であることを守る方が、長期的にはプラスに働きます。
3. 食欲がない時に優先すべき栄養の考え方
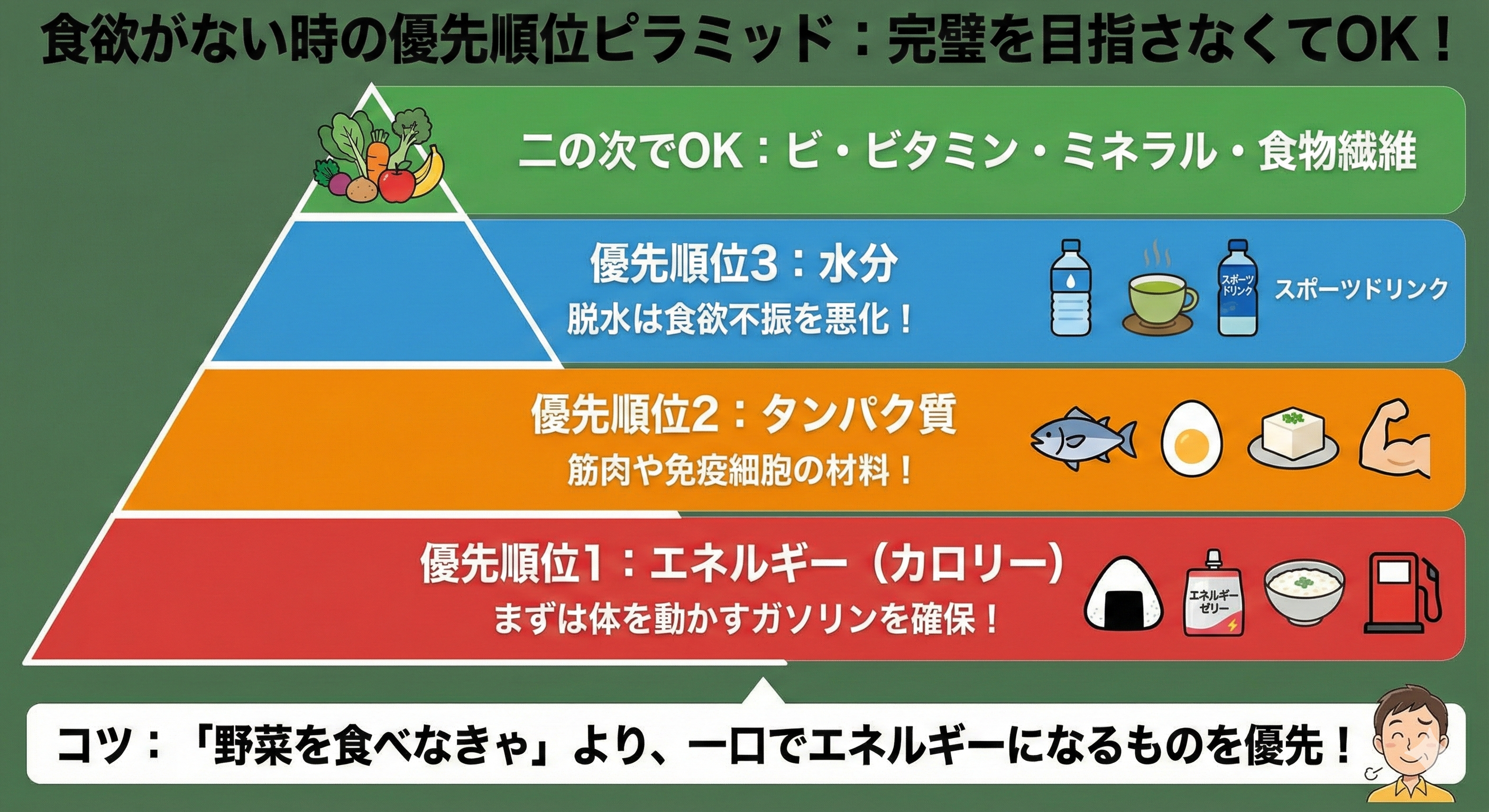
食欲がない時に、完璧な栄養バランス(主食・主菜・副菜)を目指す必要はありません。優先順位をつけて考えましょう。
- エネルギー(カロリー):まずは体を動かすガソリンを確保します。
- タンパク質:筋肉や免疫細胞の材料になります。
- 水分:脱水は食欲不振を悪化させます。
- ビタミン・ミネラル・食物繊維:これらは二の次でOKです。
「野菜を食べさせなきゃ」と頑張るよりも、一口でエネルギーになるものを優先するのがコツです。
4. 少量でも栄養効率を上げる工夫
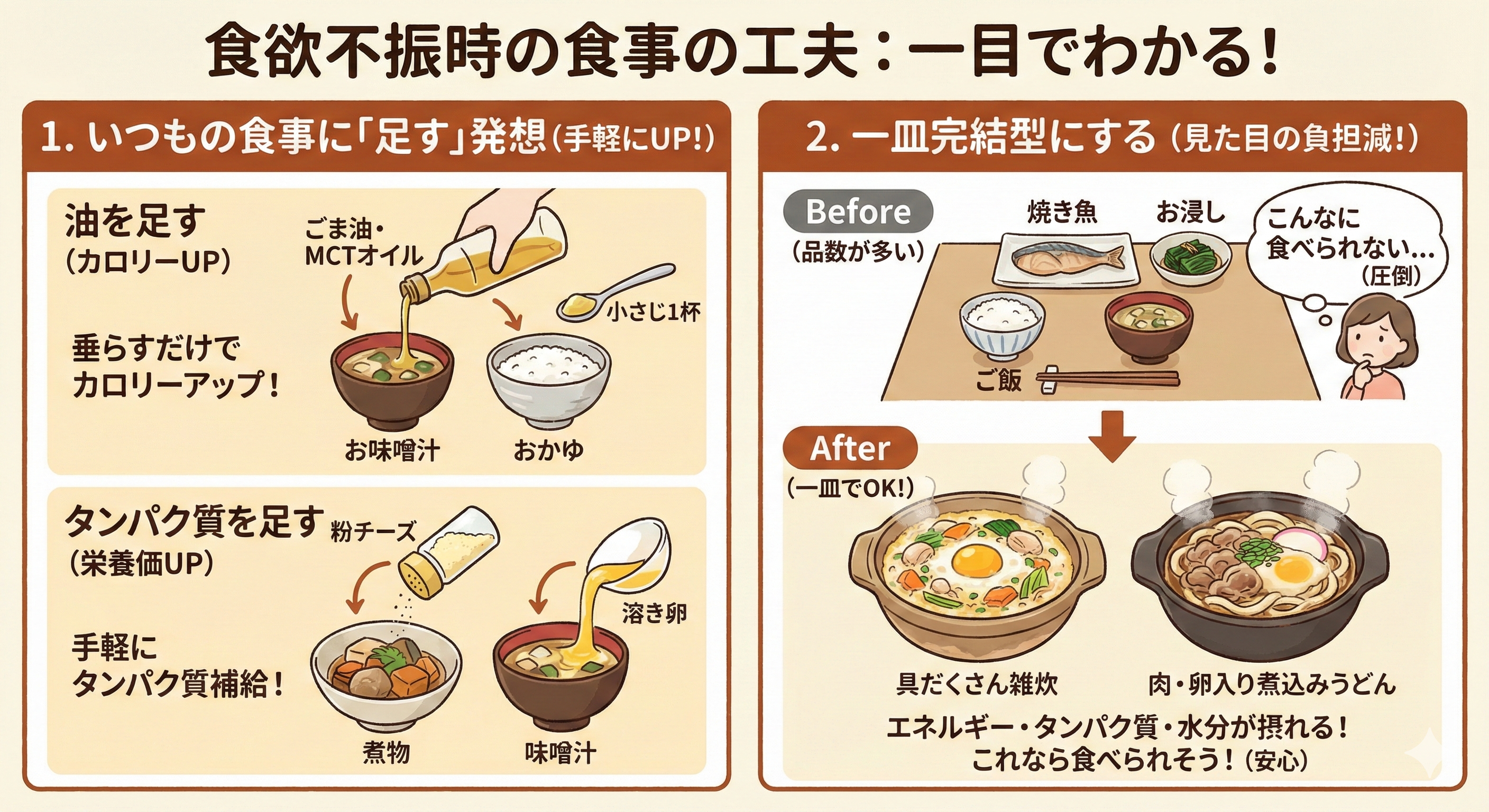
食べる「量」を増やさずに、摂取する「栄養価」を高めるテクニックを紹介します。
いつもの食事に「足す」発想
- 油を足す:お味噌汁やおかゆに、ごま油やMCTオイルを小さじ1杯垂らすだけで、カロリーアップできます。
- タンパク質を足す:煮物に粉チーズをかけたり、味噌汁に溶き卵を入れたりします。
一皿完結型にする
「ご飯、焼き魚、お浸し」と皿数が多いと、見ただけで「こんなに食べられない」と圧倒されてしまうことがあります。具だくさんの雑炊や、肉や卵が入った煮込みうどんなら、一皿でエネルギーとタンパク質、水分が摂れます。
5. 飲み物・汁物を上手に使う
固形物を噛むのがつらい時でも、液体なら喉を通ることがあります。
- ポタージュスープ:牛乳や生クリームを使うことで、高カロリーかつ高タンパクになります。
- 濃厚流動食(メイバランスなど):ドラッグストアで購入できる栄養調整食品を、おやつ代わりに飲むのも有効です。
サラサラした水分は、飲み込む力が弱い方にとって気管に入りやすく危険な場合があります。むせ込みが見られる場合は、とろみ剤を使用するなど配慮が必要です。
6. 1日3食にこだわらないという選択
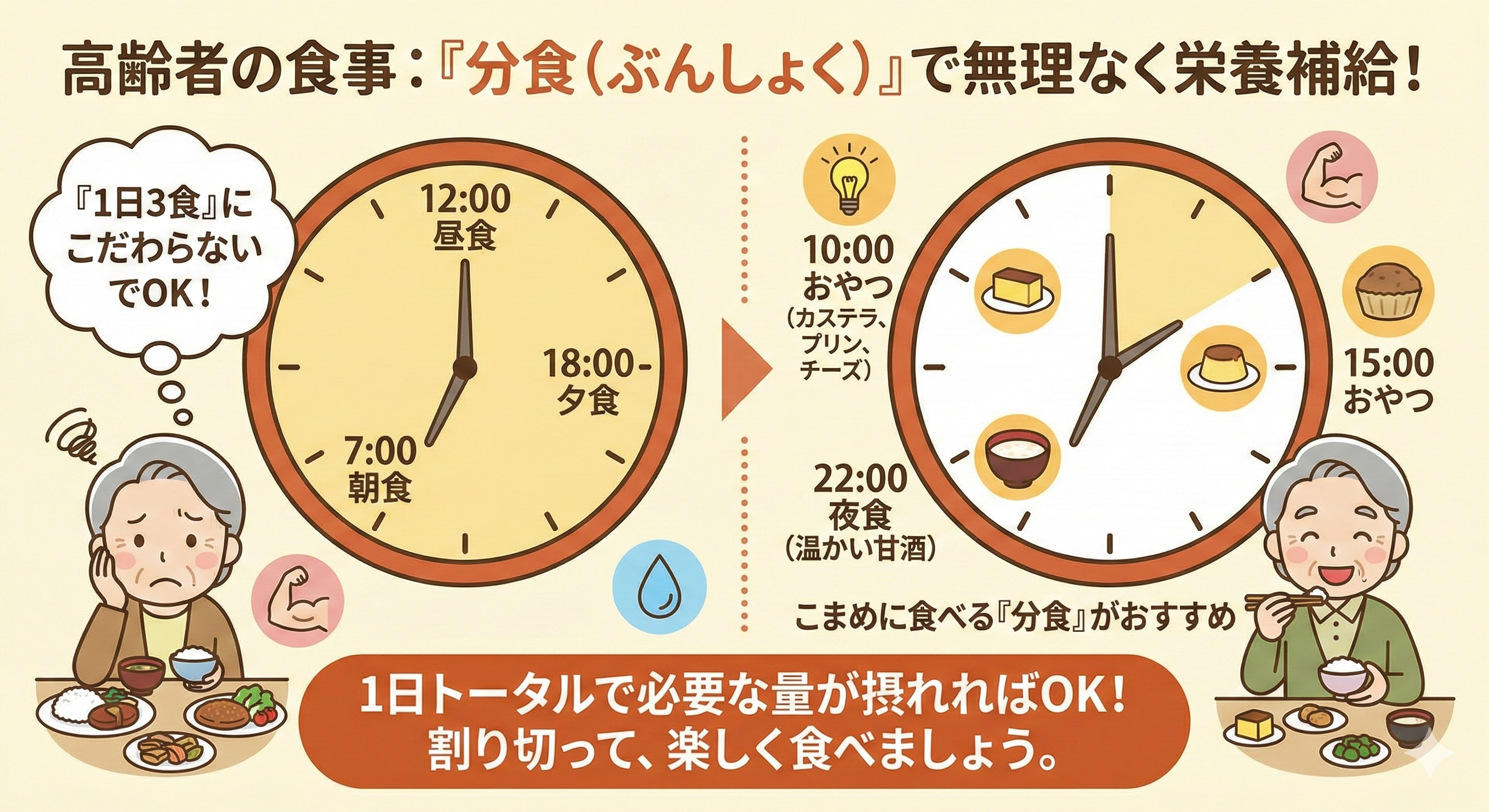
「朝・昼・晩」の決まった時間に食べられなくても問題ありません。高齢者は一度にたくさん食べられないことが多いため、「分食(ぶんしょく)」がおすすめです。
- 10時と15時におやつ(カステラ、プリン、チーズなど)を食べる。
- 夜中に目が覚めた時に、温かい甘酒を少し飲む。
「1日トータルで必要な量が摂れればOK」と割り切りましょう。
7. 「今日はこれでOK」と判断していい目安
ご家族は「今日は全然食べていない」と一喜一憂しがちですが、評価は「数日〜1週間単位」で行いましょう。
昨日食べられなくても、今日少し食べられれば良しとします。また、食べる量だけでなく、以下のポイントも観察してください。
- 表情は穏やかか?
- 会話ができているか?
- トイレの回数は極端に減っていないか?
これらが維持できていれば、一時的な食欲低下は過度に心配しすぎなくても大丈夫です。
8. 食欲不振が続く場合に注意したいサイン
ただし、病気が隠れている場合もあります。以下のサインが見られる場合は、かかりつけ医やケアマネジャーに相談してください。
🏥 受診・相談の目安
- 急激な体重減少:半年で体重の5%以上減った(例:50kgの人が2.5kg減)。
- 脱水症状:皮膚がカサカサする、口の中が乾いている、尿の色が濃い。
- 嚥下障害の兆候:食事中に頻繁にむせる、食後に声がガラガラする。
- 生活意欲の低下:着替えやお風呂を嫌がるようになった(うつ傾向の可能性)。
9. 食事で難しい場合の補助的な選択肢

どうしても食事が進まない時は、無理せず「栄養補助食品」を頼りましょう。これらは「手抜き」ではなく、賢い「介護予防」です。
高カロリー飲料・ゼリー
少量でご飯一杯分のカロリーが摂れるタイプが便利です。
高齢者向けプロテイン
腎臓への負担を考慮し、医師に相談の上で使用すると安心です。
薬局の管理栄養士や、介護用品売り場の担当者に相談すると、その方に合った商品を提案してもらえます。
10. 無理をしないことが、いちばんの栄養補給です
高齢者の食欲不振は、誰のせいでもありません。ご本人が一番「食べられなくて申し訳ない」と感じていることが多いのです。
「一口でも食べてくれてありがとう」「今日はこれで十分だね」
そんな温かい言葉がけが、食卓の緊張を解き、結果として食欲回復への一番の近道になります。完璧を目指さず、細く長く続けられる方法を選んでいきましょう。
よくある質問 Q&A
味覚障害や、亜鉛不足の可能性があります。また、口腔内の乾燥で味の感じ方が変わることもあります。レモン水にしてみたり、温度を変えたり(ぬるま湯や氷水)、とろみをつけて食感を変えることで飲めるようになることがあります。
食欲が極端に落ちている時期は、まずは「エネルギー確保」が最優先です。食べられるものがお菓子だけなら、それを食べてカロリーを摂ることを優先しましょう。ただし、糖尿病などの持病がある場合は主治医に相談してください。
はい、適度な活動は空腹感を促します。しかし、低栄養状態で無理な運動をさせると、筋肉を分解してエネルギーにしてしまい、逆効果(サルコペニアの進行)になる恐れがあります。座ったままできる体操や、家の中を少し歩く程度から始めましょう。
📚 参考文献
- 厚生労働省「日本人の食事摂取基準(2020年版)」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/eiyou/syokuji_kijyun.html - 厚生労働省 e-ヘルスネット「高齢者の低栄養予防」
https://kennet.mhlw.go.jp/information/information/food/e-02-014